Muchas profesiones conllevan el riego de desarrollar enfermedades pulmonares. Los pulmones son órganos con una extensa superficie: Tienen alta vascularidad y una barrera delgada entre el aire y la sangre. Esta estructura los convierte en un sitio de contacto de agentes ambientales, muchos de los cuales tienen efectos tóxicos locales y/o sistémicos o inmunológicos. Esto ocurre especialmente en casos de enfermedades pulmonares por exposición laboral. Las exposiciones a sustancias tóxicas pueden causar virtualmente todas las formas clínicas principales de enfermedad respiratoria: Esto implica que muchas enfermedades pulmonares pueden tener una causa ambiental u ocupacional, relacionada con la exposición a polvo, gases y vapores en el trabajo.
Por estas razones, es recomendable que los neumólogos consideren un diagnóstico diferencial para cada patrón principal de enfermedad respiratoria. Esto debe incluir tanto exposiciones ocupacionales como de tipo ambiental, como parte del diagnóstico diferencial de enfermedades pulmonares ambientales.
En este artículo abordamos la importancia de evaluar de forma preventiva y temprana a las personas con riesgos ocupacionales. El objetivo es evitar que su salud pulmonar se deteriore con el tiempo. Para ello, es clave integrar estrategias de vigilancia de la salud pulmonar en trabajadores expuestos, orientadas a detectar de manera oportuna enfermedades pulmonares relacionadas con el trabajo.
Por América Torres
Evaluación del riesgo respiratorio laboral para el diagnóstico de enfermedades pulmonares ocupacionales
Para diagnosticar enfermedades respiratorias ocupacionales es necesario que el médico cuente con el historial laboral completo del paciente como parte de la evaluación del riesgo respiratorio laboral. Lo ideal es que esto incluya los empleos que ha desempeñado desde que estuvo activo y que se mencione cualquier exposición asociada a productos químicos, productos biológicos, vapores, gases, polvo y/o humos para facilitar el diagnóstico de enfermedad respiratoria laboral.
Los médicos necesitan evaluar lo mejor posible la probable dosis de exposición (en términos de duración, niveles medidos e intensidad subjetiva). Esta última puede determinar la gravedad de la enfermedad en un individuo afectado, la incidencia de la enfermedad entre los otros trabajadores expuestos a determinadas condiciones o la rapidez del inicio. En este sentido, el uso de pruebas de función pulmonar en trabajadores expuestos resulta fundamental para la detección temprana.
Asma ocupacional: diagnóstico temprano en trabajadores expuestos a agentes inhalables
Existen dos tipos principales de asma relacionada con el trabajo: ocupacional y exacerbada por el trabajo. El asma ocupacional (AO) es causada por exposiciones al aire en el entorno laboral. En cambio, el asma exacerbada por el trabajo se debe a una variedad de factores no específicos en el lugar de trabajo que pueden empeorar los síntomas, pero no es causada por el trabajo. Las características de estas dos condiciones no son fácilmente distinguibles entre sí. El asma exacerbada por el trabajo es común y se estima que afecta a una quinta parte de los pacientes asmáticos.
El asma relacionada con el trabajo es común, pero está subreconocida por varias razones. En primer lugar, es probable que el paciente no relacione los síntomas del asma con su trabajo. En segundo lugar, quizá al médico no se le ocurra preguntar específicamente sobre síntomas relacionado con el trabajo. Por lo tanto, es posible que no considere necesario hacer una evaluación de asma relacionada con la actividad profesional del paciente. A esto hay que sumar que la falta de información en las pautas internacionales del asma acerca del AO y sus causas.
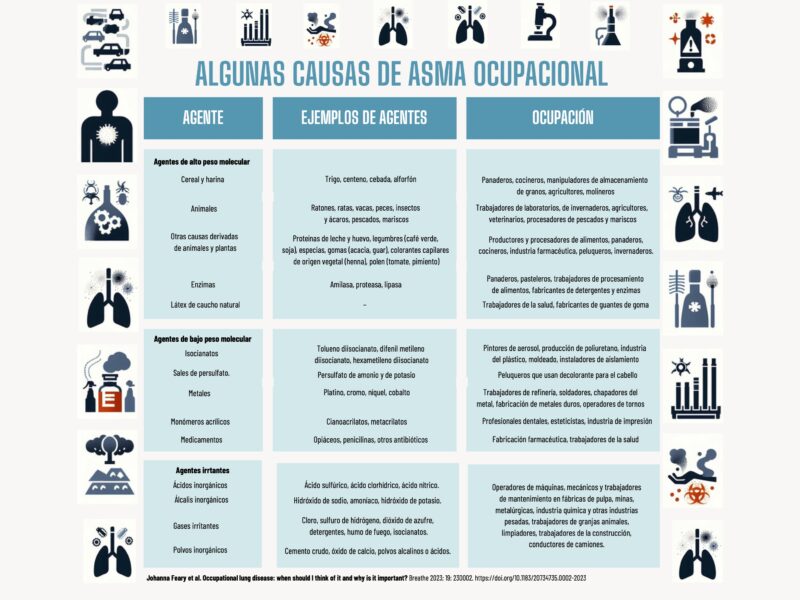
La siguiente tabla muestra algunas de las causas más comunes de asma ocupacional:
EPOC por exposición laboral a polvo, gases y humos en el entorno de trabajo
El principal agente causante de EPOC es la inhalación de humo de tabaco. Este producto le brinda a los pulmones una mezcla poderosa y compleja de sustancias tóxicas respiratorias. Si bien los neumólogos conocen esta asociación, las investigaciones han demostrado que existe una considerable proporción de pacientes con EPOC (25-35%) que nunca fueron fumadores. También se sabe que existen exposiciones y factores de riesgo para el desarrollo de la enfermedad, que en muchos casos pueden actuar conjuntamente con el humo del cigarrillo.
Con el tiempo, diversas publicaciones importantes establecieron el papel de las exposiciones ocupacionales al polvo, gases y humos en el desarrollo de «enfisema focal», EPOC y bronquitis industrial (crónica no obstructiva), respectivamente. En 2019, una declaración conjunta de la ATS (American Thoracic Society) y la ERS (European Respiratory Society) estimó la fracción atribuible a la población ajustada por tabaquismo (FAP; es decir, la reducción proporcional en la EPOC en la población que resultaría de la eliminación de la exposición) para la contribución ocupacional a la EPOC en 14% (IC del 95% 10-18%) y 31% (IC del 95% 18-43%) si se restringen los estudios a no fumadores. Para la bronquitis crónica, la FAP fue del 13% (IC del 95% 6-21%).
Factores de riesgo ocupacionales y ambientales en el desarrollo de la EPOC en trabajadores expuestos
Además de las exposiciones ocupacionales, las investigaciones han establecido el rol que juegan las exposiciones ambientales, como la contaminación del aire. Esto incluye la contaminación en interiores por la quema de biomasa, el humo de segunda mano o la contaminación del aire exterior. Asimismo, hay que considerar los factores de susceptibilidad probablemente genéticos, los factores o eventos que afectan el desarrollo pulmonar en la vida temprana, incluyendo disanapsis (subdesarrollo del calibre de las vías respiratorias en relación con el de los alvéolos pulmonares), envejecimiento acelerado o senescencia, o enfermedades pulmonares a lo largo de la vida, como el asma (especialmente en individuos con asma ocupacional), tuberculosis, artritis reumatoide, VIH y otras infecciones virales y no virales.
Los agentes que cuentan con evidencia sólida de estar asociados con la EPOC incluyen el polvo de mina de carbón, sílice, granos y textiles. La evidencia es menos fuerte en los casos de exposición a polvos agrícolas, asbestos, cadmio, negro de carbón, fibras cerámicas refractarias, endotoxina, harina, isocianatos, humos de soldadura, emisiones de hornos de coque, escape de diesel y polvo y humos de túneles.
Enfermedades pulmonares intersticiales ocupacionales por exposición a agentes tóxicos
Las enfermedades pulmonares intersticiales (EPI) se caracterizan porque presentan combinaciones variables de inflamación y/o fibrosis parenquimatosa. Hay algunas exposiciones por inhalación en el lugar de trabajo que son causas bien establecidas de EPI, por lo que tanto la exposición como la enfermedad se identifican fácilmente. Por ejemplo, la exposición al polvo de carbón y la neumoconiosis. Sin embargo, en otras EPI, la asociación entre exposiciones ocupacionales y la enfermedad puede no ser evidente. Especialmente si la imagen clínica o radiológica del paciente es poco específica. A esto se debe que haya pacientes que presenten molestias sin una etiología identificada y, por lo tanto, sin el manejo clínico apropiado y asesoramiento sobre el riesgo de salud que representa su empleo.
La siguiente tabla muestra los agentes responsables de las enfermedades pulmonares intersticiales (EPI) más comunes y los profesionales que padecen la exposición a dichos agentes.

Pruebas de función pulmonar en trabajadores expuestos: espirometría y oscilometría de impulso
Como ya vimos, hay muchos casos en los que no queda claro que la enfermedad pulmonar de los pacientes se deba a motivos ocupacionales. Esto es especialmente frecuente en aquellos en los que se carece de evidencia sólida de que la exposición a determinados agentes sea la causa. Por lo tanto, es necesario que los médicos, comenzando con los de primer contacto y hasta llegar a los especialista en neumología, dispongan de herramientas que les ayuden a obtener un diagnóstico preciso y sobre todo, oportuno. Esto último que siempre es tan importante, se vuelve apremiante en el caso de las enfermedades ocupacionales, pues el tratamiento incluye que el paciente cambie de profesion para prevenir, o evitar, que el padecimiento se agrave con rapidez.
Espirometría y oscilometría: pruebas complementarias para la evaluación funcional pulmonar integral
SCHILLER cuenta con dos valiosas pruebas que, utilizadas de manera conjunta, brindan a los médicos información determinante. Nos referimos a la espirometría y la oscilometría. Estos dos tests, por sí mismos, aportan datos clínicamente relevantes.
- La espirometría (con el espirómetro ultrasónico, SpiroScout) permite conocer los flujos y volúmenes pulmonares, pero no arroja información de cómo se están moviendo dichos flujos y volúmenes.
- La oscilometría (con el oscilómetro de vías aéreas tremoflo®) brinda información acerca de la resistencia que está presente en las vas aéreas, pero no brinda datos acerca de la cantidad de aire que se mueve en los pulmones.
Si el médico aplica sólo una de estas pruebas, obtiene información útil, pero incompleta. Para comprender con precisión el verdadero estado pulmonar del paciente, es fundamental conocer tanto cuánto aire entra a sus pulmones como el nivel de resistencia presente en las vías aéreas. Por ello, la espirometría y la oscilometría funcionan como pruebas complementarias que, en conjunto, ofrecen una evaluación funcional más integral.
Haga clic en el video y conozca cómo la combinación de estas pruebas puede optimizar su precisión diagnóstica desde la primera evaluación.
Solicite una demostración personalizada, sin costo ni compromiso, y conozca de primera mano la tecnología avanzada de nuestro espirómetro ultrasónico, SpiroScout, y del oscilómetro tremoflo®.
Preguntas frecuentes sobre enfermedades pulmonares ocupacionales
¿Cómo detectar enfermedades pulmonares ocupacionales en trabajadores expuestos?
La detección temprana requiere una evaluación del historial laboral completo del paciente, junto con pruebas de función pulmonar como la espirometría y la oscilometría. Estas herramientas permiten identificar alteraciones respiratorias relacionadas con la exposición a polvo, gases o vapores en el entorno de trabajo.
¿Qué pruebas de función pulmonar se utilizan para el diagnóstico de enfermedad respiratoria laboral?
Las principales pruebas que se usan son la espirometría y la oscilometría. La espirometría mide los flujos y volúmenes pulmonares, mientras que la oscilometría evalúa la resistencia de las vías aéreas pequeñas, facilitando un diagnóstico más integral en trabajadores expuestos.
¿Puede una persona desarrollar EPOC sin haber fumado debido a su trabajo?
Sí. Se estima que entre el 25% y el 35% de los pacientes con EPOC nunca han fumado. La exposición laboral prolongada a polvo mineral, gases, vapores o humos puede contribuir significativamente al desarrollo de la enfermedad.
¿Qué profesiones tienen mayor riesgo de desarrollar enfermedades pulmonares por exposición laboral?
Trabajadores que se desempeñan en áreas como la minería, agricultura, industria textil, construcción, manufactura y soldadura presentan un mayor riesgo debido a la exposición continua a agentes inhalables que pueden afectar la salud respiratoria.
¿Por qué es importante la vigilancia de la salud pulmonar en trabajadores expuestos?
La vigilancia permite detectar de manera temprana enfermedades pulmonares relacionadas con el trabajo, prevenir su progresión y orientar intervenciones clínicas oportunas que reduzcan el deterioro de la función respiratoria.